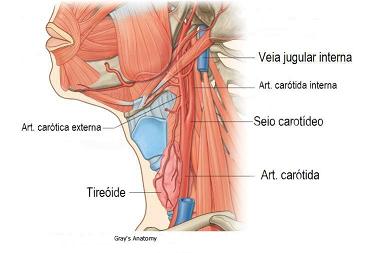
As artérias carótidas são vasos que levam sangue arterial (oxigenado) do coração para o cérebro. Cada indivíduo tem duas artérias carótidas. Elas têm sua origem no tórax (arco aórtico), passam através da região anterior do pescoço, uma de cada lado, até alcançar o crânio.
Além dessas duas importantes artérias, existem outras duas de menor calibre na parte posterior do pescoço que também levam sangue para o cérebro: as vertebrais. Elas recebem este nome, pois no seu trajeto até o crânio passam entre as vértebras cervicais.
As artérias do lado esquerdo do pescoço levam sangue para o lado esquerdo do cérebro e vice-versa. Existe comunicação entre as carótidas direita e esquerda dentro do crânio.
ETIOLOGIA
A principal causa de obstrução das artérias carótidas é a doença aterosclerótica. A aterosclerose é o acúmulo de placas ricas em gordura nos vasos e pode acometer qualquer artéria do corpo. Quando acomete as coronárias pode gerar infarto agudo do miocárdio; quando afeta as artérias renais pode gerar insuficiência renal; quando afeta artérias de perna pode causar gangrena e quando acomete as carótidas pode gerar o Acidente Vascular Cerebral, popularmente conhecido como "Derrame".
A maioria dos pacientes com estenoses (estreitamentos) moderados não apresenta qualquer sintoma devido à adaptação de fluxo pela carótida contra-lateral e pelas artérias vertebrais.
O grande problema das estenoses (estreitamentos) de artéria carótida é que as placas de ateroma são irregulares e podem apresentar também acúmulo de coágulos. Estes podem se desprender e serem carregados pelo sangue até o cérebro, aonde vão causar interrupções de pequenos vasos (Embolia Cerebral).
Outro problema freqüente é a oclusão (obstrução total) abrupta de uma artéria previamente estenosada, o que geralmente leva a quadros de isquemia cerebral mais graves e até irreversíveis.
QUADRO CLÍNICO
De maneira geral existem dois quadros clínicos que podem ser decorrentes de doença carotídea: o Ataque Isquêmico Transitório (AIT) e o Acidente Vascular Cerebral (AVC).
Ataque Isquêmico Transitório
O ataque isquêmico transitório ocorre devido ao desprendimento de placas ateroscleróticas ou de coágulos localizados na carótida, que então são carregados pelo sangue e vão se alojar numa pequena artéria no cérebro, obstruindo a chegada de sangue com nutrientes para o tecido cerebral, causando isquemia. Esses coágulos podem ser rapidamente dissolvidos pelo próprio organismo: o fluxo sangüíneo retorna adequadamente a essa área e se não houve morte cerebral os tecidos voltam ao normal. Os sintomas desaparecem em alguns minutos ou horas. Os pacientes voltam ao normal em menos de 24 horas.
Geralmente ocorre paralisia e perda de sensibilidade na perna, braço ou face em apenas um dos lados (D ou E) por alguns minutos a até horas. Muitas vezes a função da fala é afetada.
Acidente Vascular Cerebral (AVC)
Ocorre quando o suprimento sangüíneo para uma área do cérebro é abolido definitivamente, sendo também popularmente conhecido como "derrame". O coágulo não regride.
Geralmente há uma melhora da sensibilidade e da movimentação após o quadro, sendo que esta melhora pode ser progressiva e lenta por meses após o AVC.
O comprometimento clínico é variável, podendo ser leve (pequena diminuição de força) até severo (paralisia completa de um lado do corpo e perda da fala). Quando a área de isquemia é muito intensa, o AVC pode afetar regiões de controle vital (como a respiração) e o paciente pode não sobreviver ao quadro inicial. Estes pacientes necessitam de cuidados especiais, geralmente em hospital.
A cirurgia realizada para desobstrução da carótida após o AVC não tem a função de melhorar o quadro clínico que o paciente apresenta, mas sim evitar novos episódios.
DIAGNÓSTICO
O diagnóstico precoce de obstrução carotídea é muito importante para se evitar que pacientes com estenoses severas, principalmente aqueles que já tiveram ataque isquêmico transitório, acabem evoluindo para um AVC.
Ultra-som Doppler
As artérias carótidas podem ser visualizadas e estudadas de forma não invasiva, sem dor nenhuma, sem necessidade de injeções, jejum ou uso de contraste, utilizando-se de modernos aparelhos de ultra-sonografia, chamados Duplex-Scan. Em um exame que demora ao redor de 30 minutos, são obtidas imagens das carótidas que possibilitam localizar e medir os diferentes graus de obstrução. O médico que realiza o exame pode fornecer com segurança ao paciente se a obstrução é maior ou menor que 70%.
TRATAMENTO CLÍNICO
Antiagregantes
Os primeiros estudos realizados ainda na década de 80, demonstravam que pacientes tratados com AAS tinham menos chance de desenvolver AVC que aqueles que não recebiam o medicamento. Isso se deve ao fato do AAS diminuir a agregação plaquetária tornando o sangue menos coagulável, diminuindo assim o risco de formação de coágulos. A partir de então pacientes com doença carotídea passaram a ser tratados com AAS.
Outros antiagregantes plaquetários também podem ser usados, especialmente nos pacientes com doença gástrica.
No início da década de 90 dois grandes estudos multicêntricos (que envolvem várias instituições); um na Europa e outro nos EUA compararam a cirurgia de desobstrução da carótida com a Aspirina.
Nos pacientes que eram portadores de Ataque Isquêmico Transitório, verificou-se que os pacientes que usaram AAS apresentam um risco de 26% de desenvolver AVC após 3 anos de acompanhamento. A cirurgia diminuiu o risco de ocorrência de AVC para 9% nos indivíduos com obstruções maiores que 70%.
Nos pacientes que eram portadores de estenose assintomática (sem qualquer sintoma) de carótida, verificou-se que os pacientes que usavam AAS apresentavam risco de 11% de desenvolver AVC em 5 anos. A cirurgia diminuiu o risco de ocorrência de Derrame para 5%.
TRATAMENTO CIRÚRGICO
Endarterectomia de Carótida
A cirurgia consiste na retirada da placa de ateroma e dos trombos que obstruem parcialmente a artéria, sob visualização direta.
Com a retirada da placa e dos coágulos a artéria vai ficar totalmente aberta, havendo aumento de fluxo sangüíneo para o cérebro e reduzindo o risco de formação de novos trombos, de descolamento e de migração para o cérebro.
A cirurgia pode ser feita sob anestesia geral ou mesmo local. Trata-se de cirurgia delicada, com risco de complicações em até 3% dos pacientes, especialmente no dia da cirurgia. A principal complicação é o AVC.
CORREÇÃO ENDOVASCULAR – emprego de STENT`s no tratamento
No início da década de 90, um novo método passou a ser empregado para a correção da estenose carotídea: Correção Endovascular.
Nesta técnica um stent é levado através de um catéter introduzido na artéria femoral (virilha), e é posicionado na carótida com a utilização de radioscopia (Raio X). O stent é liberado na região da estenose e "alarga" o vaso que estava estreitado.
Fragmentos da placa aterosclerótica eventualmente podem se soltar durante a colocação do stent e chegar ao cérebro, causando AVC. Para evitar que isso ocorra antes da abertura do stent é introduzido na carótida, pelo mesmo catéter da virilha, um dispositivo semelhante a um pequeno filtro, que captura fragmentos de placa se estas se soltarem. Após o stent estar posicionado corretamente este dispositivo é retirado e o procedimento é finalizado.
Esta técnica vem se desenvolvendo de forma rápida, é menos invasiva e oferece menor tempo de internação, entretanto a utilização dela depende da análise individual pelo médico de cada paciente pois não pode ser utilizada para todos, principalmente devido a particularidades anatômicas que podem existir na artéria carótida.
